La fibromialgia es la segunda enfermedad reumática más común detrás de la osteoartritis y,
aunque todavía ampliamente mal entendido, ahora se considera que es un trastorno del sistema nervioso de toda la vida el centro, que es responsable del dolor amplificado que dispara a través del cuerpo en los que la padecen.
Daniel Clauw, M. D., profesor de anestesiología de la Universidad de Michigan, se analizó la base neurológica para la fibromialgia en una dirección de Pleno de hoy en la Reunión Científica Anual de la Sociedad Americana del Dolor.
“Fibromyalgia se puede considerar tanto como una enfermedad discreto y también como una vía final común de centralización dolor y cronificación.
La mayoría de las personas con esta condición tienen historias de toda la vida de dolor crónico en todo el cuerpo “, dijo Clauw. “La condición puede ser difícil de diagnosticar si uno no está familiarizado con los síntomas clásicos porque no hay una sola causa y no hay signos externos.”
Clauw explicó que el dolor de la fibromialgia viene más desde el cerebro y la médula espinal que de las zonas del cuerpo en las que alguien puede experimentar dolor periférico.
La condición se cree que está asociada con alteraciones en cómo el cerebro procesa el dolor y otra información sensorial.
Dijo que los médicos deben sospechar en pacientes con fibromialgia multifocal (en su mayoría musculoesquelético) el dolor que no se explica totalmente por una lesión o inflamación.
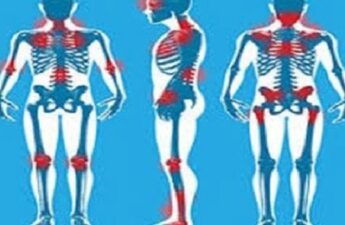
“Debido a las vías del dolor en todo el cuerpo se amplifican en los pacientes con fibromialgia, el dolor puede ocurrir en cualquier lugar,
por lo que los dolores de cabeza crónicos, dolor visceral y sensorial hiper-respuesta son comunes en las personas con esta condición dolorosa,” dijo Clauw.
“Esto no implica que la entrada nociceptiva periférica no contribuye al dolor experimentado por los pacientes con fibromialgia,
pero me siento más dolor que normalmente se esperaría a partir del grado de periféricos de entrada.
Las personas con fibromialgia y otros estados de dolor que se caracterizan por la sensibilización experimentarán dolor de lo que los que no tienen la condición describirían como toque “, agregó Clauw.
Debido a los orígenes del sistema nervioso central de dolor de la fibromialgia,
Clauw dijo tratamientos con opiáceos u otros analgésicos narcóticos por lo general no son eficaces debido a que no reducen la actividad de los neurotransmisores en el cerebro.
“Estos medicamentos no han demostrado ser eficaces en los pacientes con fibromialgia,
y hay pruebas de que los opioides pueden incluso empeorar la fibromialgia y otros estados de dolor centralizados”, dijo.
Clauw aconseja a los médicos para integrar los tratamientos farmacológicos, como gabapentinoids, tricíclicos e inhibidores selectivos de la recaptación serotonoin,
con enfoques no farmacológicos como la terapia cognitivo conductual, ejercicio y reducción del estrés.
“A veces la magnitud de la respuesta al tratamiento para las terapias simples y de bajo costo no farmacológicos supera a la de los productos farmacéuticos”, dijo Clauw. “El mayor beneficio es la función,
que debería ser el principal objetivo del tratamiento para cualquier condición de dolor crónico mejoró. La mayoría de los pacientes con fibromialgia puede ver una mejoría en sus síntomas y llevar una vida normal con los medicamentos adecuados y un amplio uso de las terapias no farmacológicas “.